Национальный консенсус по ведению пациенток с гиперандрогенией (Украина-2016)
Гиперандрогения – наиболее частая эндокринопатия у женщин (встречается у 10-20%).
Приводит к:
- Дерматопатиям (гирсутизм, акне, алопеция)
- Нарушению репродуктивной функции (при ГА: в 50-70% случаев-нарушение менструального цикла, в 60-74% — бесплодие, в 21-32% -невынашивание беременности)
- Осложнениям беременности (гестационный диабет, преждевременные роды, преэклампсия)
- Метаболическим нарушениям (сахарный диабет II типа, сердечно-сосудистые заболевания, повышение риска рака эндометрия)
Понятие «гиперандрогения» является обобщенным, включает в себя различные патологические состояния, но схожие клинические проявления.
СПКЯ:
Большинство ведущих научных гинекологических сообществ рекомендуют использовать Роттердамские критерии СПКЯ.
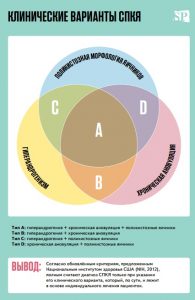
Рабочая группа экспертов национального здоровья США рекомендует выделять 4 фенотипа СПКЯ:
- Фенотип A (классический): гиперандрогения+ановуляция+поликистозные яичники
- Фенотип B (неполный классический): гиперандрогения+ановуляция
- Фенотип C (овуляторный): гиперандрогения+поликистозные яичники
- Фенотип D (неандрогенный): ановуляция+поликистозные яичники
Диагностика:
- Анамнез
- Физикальное обследование:
- Антропометрические данные (ИМТ, окружность талии, окружность бедер)
- Выраженность гирсутизма по шкале Ферримана-Галлвея
- Выраженность акне
- Наличие черного акантоза
- Лабораторная диагностика:
- Общество по гиперандрогении и СПКЯ (AE-PCOS Society) и Эндокринное общество (Endocrine Society) рекомендуют определение свободного тестостерона методом жидкостной хроматографии – масс-спектрометрии
- Европейское общество эндокринологов (ESS) рекомендуют определять индекс свободного тестостерона и андростендион.
- Рекомендации Американского дерматологического общества (American Society of Dermatology) 2016г.: рутинная оценка уровня гормонов у большинства пациенток с акне не обязательна. Но определение уровня гормонов следует провести, если есть другие проявления уровня гиперандрогении: гирсутизм, нарушение цикла.
- В рекомендациях ESSсказано, что соотношение ЛГ/ФСГ не является диагностическим критерием СПКЯ. Соотношение ЛГ/ФСГ больше 2.5 встречается у 70 % пациенток с СПКЯ.
- Повышенный уровень антимюллерова гормона (>4.5 нг/мл) может быть полезным, если нельзя провести качественную ультразвуковую оценку морфологии яичников.
- Дифференциальная диагностика:
- Гипотиреоз (определяем ТТГ, fТ4)
- Гиперпролактинемия (определяем уровень и молекулярные формы пролактина)
- Неклассическая форма дисфункции коры надпочечников (повышение уровня 17-ОН-прогестерона в фолликулярную фазу: если его уровень выше 8 нг/мл, то в диагнозе нет сомнений, если 2.5-8 нг/мл, то следует провести пробу с АКТГ)
- Гиперпродукция андрогенов надпочечниками — повышенный уровень дегидроэпиандростерона сульфата. При повышении ДГЭА-С в несколько раз, следует исключить опухоль надпочечников. При определении ДГЭА-С на границе референтных значений, нужно провести дексаметазоновую пробу. Малая дексаметазоновая проба позволяет выявить экзогенный гиперкортицизм. Большая дексаметазоновая проба позволяет отличить синдром и болезнь Иценко-Кушинга.
- При наличии гирсутного синдрома и при условии нормальных значений вышеуказанных показателей, определяют уровень дегидротестостерона (с целью оценки активности 5α-редуктазы).
- Перед проведением оценки уровня гормонов, женщинам, принимающим КОК, следует отменить препарат как минимум на 1 месяц.
- Оценка углеводного обмена
- Двухчасовый тест толерантности к глюкозе с 75 г глюкозы (не реже 1 раза за 2 года)
- Если нет возможности выполнить ТТГ, то определить уровень гликозилированного гемоглобина
- Непрямую оценку инсулинорезистентности проводят с помощью индекса HOMA-IR
- Критерии диагностики нарушения овуляции:
- Длительность цикла меньше 24 дней и больше 38 дней
- При сохраненном МЦ следует определить уровень прогестерона на 20-24 день цикла. Если уровень прогестерона меньше 3-4 нг/мл, то цикл считается ановуляторным. Хроническое нарушение овуляции – отсутствие овуляции в 2-х циклах из 3-х подряд.
- Диагностические критерии СПКЯ:
Роттердамские критерии (2003г.): СПКЯ диагностируется при наличии 2 критериев из 3, при исключении других причин, которые могут давать подобную клиническую картину
- Избыточная активность или секреция андрогенов (клинические и/или биохимические признаки гиперандрогении)
- Олиго-/ановуляция
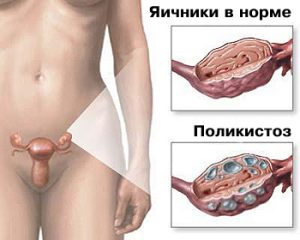
- Поликистозные яичники по данным УЗИ органов малого таза
У подростков СПКЯ диагностируют на основании клинических и биохимических признаков гиперандрогении в сочетании с хронической олигоменореей. Наличия ановуляторных циклов и структурных изменений яичников недостаточно для установления диагноза у молодых девушек, т.к. эти симптомы могут быть физиологическими.
- Инструментальные методы исследования:
- УЗИ для оценки морфологии яичников требуется проводить в ранней фолликулиновой фазе, установлены жесткие критерии:
Визуализация не менее 12 фолликулов диаметром 2-9 мм хотя бы в одном яичнике и/или
Объем хотя бы одного яичника 10 см3 при отсутствии доминантного фолликула диаметром более 10 мм.
- При подозрении на гиперандрогению опухолевого генеза проводится МРТ органов малого таза
- По показаниям проводится краниография или МРТ головы
- По показаниям проводится КТ и МРТ надпочечников
- Электроэнцефалография (при назначении смежных специалистов)