ПРИЧИНЫ ГЕСТАЦИОННОГО ДИАБЕТА, КРИТЕРИИ ДИАГНОСТИКИ
В последние годы отмечается увеличение числа беременных с гестационным сахарным диабетом.
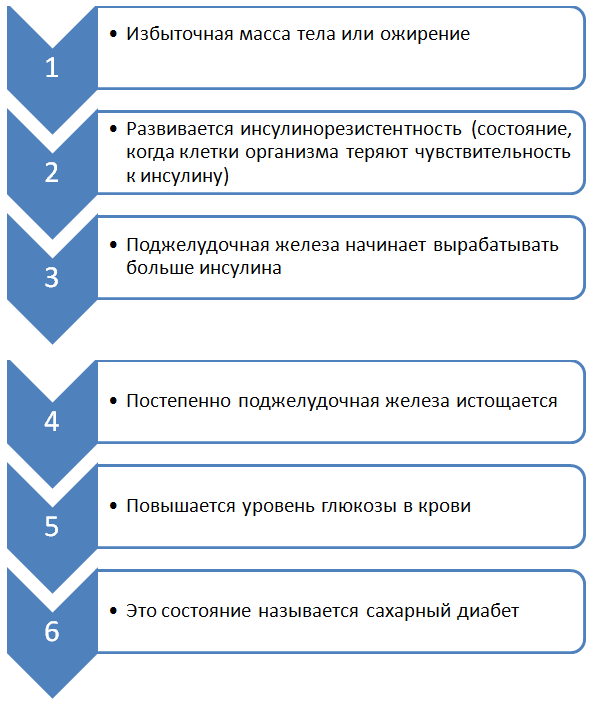
Одной из причин является увеличение количества женщин с избыточной массой тела и ожирением. Патогенез развития гестационного диабета:
Во время беременности плацента вырабатывает контринсулярные гормоны (гормоны, снижающие активность инсулина), это и приводит к развитию диабета беременных, если уже была инсулинорезистентность.
Как мы определяем наличие избыточной массы тела или ожирения?
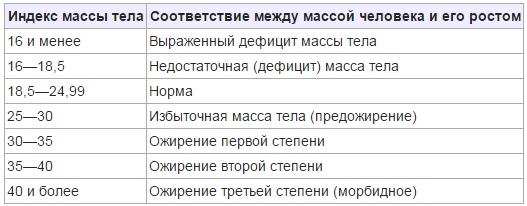
Нужно определить индекс массы тела. Этот показатель легко рассчитать по формуле: масса тела(в кг)/рост(в метрах)2
Например: масса 70 кг, рост 164. Расчет: 70:(1.64*1.64)=26.0
Оценка результата:
Риск развития сахарного диабета у беременных с избыточным весом, по сравнению с нормальным весом:
- при ИМТ 25.0-29.9 увеличивается в 2 раза
- при ИМТ 30.0-39.9 увеличивается в 3.5 раза
- при ИМТ 40.0 и больше, увеличивается в 8.5 раз
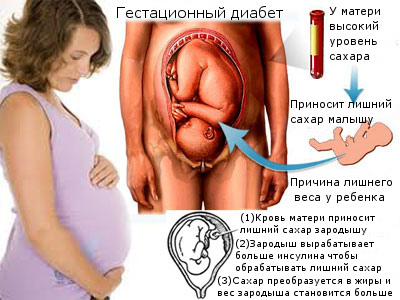
Другой причиной, влияющей на частоту гестационного сахарного диабета, является изменение подходов к диагностике сахарного диабета во время беременности. В настоящее время накоплено достаточно данных, подтверждающих связь между уровнем глюкозы в крови у беременных и исходами беременности. При повышении уровня глюкозы у мамы, происходит избыточное поступление глюкозы к плоду. В ответ на повышенное поступление глюкозы, поджелудочная железа ребенка начинает вырабатывать больше инсулина. Инсулин повышает потребление глюкозы организмом ребенка, и ребенок набирает избыточный вес. Повышается риск травм во время родов, развития гипогликемии (сниженного уровня глюкозы в крови) у ребенка в первые дни жизни. Нормогликемия на протяжении всей беременности снижает риск осложнений и для беременной и для плода.
Решающими были результаты исследования HAPO, в котором было показано, что даже незначительное повышение гликемии во время беременности оказывает влияние на плод и течение беременности. Это исследование позволило определить уровень глюкозы у матери, при котором у ребенка не будет повышенной выработки инсулина и риск крупного веса невысокий. Этот уровень глюкозы – до 5.1 ммоль/л натощак. Именно благодаря этому исследованию нормы гликемии при беременности отличаются от норм вне беременности.
В исследование уровень глюкозы измеряли натощак, через 1 час и через 2 часа после нагрузки. Для установки диагноза гестационного диабета достаточно наличие повышенного уровня глюкозы хотя бы в одной точке. В исследовании HAPO распространенность гестационного сахарного диабета составила 17,8%.
Ниже привожу критерии диагностики сахарного диабета.
Таблица 1. Критерии диагностики гестационного сахарного диабета (венозная плазма)
| Время исследования | Срок беременности | Значение | Единицы |
| Натощак | любой | ≥ 5,1 | Ммоль/л |
| ТТГ | 24-28 недель | ||
| 0 мин | ≥5,1, но < 7,0 | Ммоль/л | |
| 60 мин | ≥10,0 | Ммоль/л | |
| 120 мин | ≥8,5 | Ммоль/л |
Таблица 2. Критерии диагностики «манифестного» впервые выявленного сахарного диабета во время беременности
| Показатель | Значение |
| Глюкоза венозной плазмы | ≥ 7 ммоль/л |
| Гликированный гемоглобин | ≥ 6,5% |
| Глюкоза венозной плазмы в любое время суток вне зависимости от приема пищи | ≥ 11,1 ммоль/л |
Необходимо заметить, что гипергликемия (повышенный уровень глюкозы в крови) не единственный фактор, влияющий на развитие макросомии (крупного веса у плода). Важным фактором риска макросомии является, например, ожирение. Поэтому снижение уровня гликемии не позволяет полностью снизить риски родовых травм, связанных с крупным плодом, однако ожирение до беременности является немодифицируемым фактором, а гипергликемия модифицируемым.
По данным Ryan E. лечение 1702 беременных с гестационным сахарным диабетом приведет к предупреждению 140 случаев макросомии, 21 случая вывиха плеча и 16 случаев других родовых травм.
Для лечения гестационного сахарного диабета в большинстве случаев требуется изменение образа жизни, то есть соблюдение диеты и физические нагрузки. Известно, что высокая физическая активность до беременности снижает риск развития гестационного сахарного диабета в два раза. Физические нагрузки на ранних сроках беременности также снижают риск гестационного сахарного диабета, но значительно меньше. Во время беременности рекомендуется физическая активность легкой и средней интенсивности минимум 150 мин в неделю, что подтвердило свою эффективность для профилактики сахарного диабета.
В случае отсутствия целевых значений гликемии (уровня глюкозы крови) у беременных гестационным сахарным диабетом на фоне диеты и физических нагрузок показано назначение инсулинотерапии.
ПРОФИЛАКТИКА И ВЫЯВЛЕНИЕ ГЕСТАЦИОННОГО ДИАБЕТА ВО ВРЕМЯ БЕРЕМЕННОСТИ
Первое:
При подготовке к беременности стараемся нормализовать массу тела и добиваемся достаточной физической активности.
Второе:
При первом визите во время беременности врач рассчитает ИМТ и оценит факторы риска гестационного сахарного диабета.
Факторы риска гестационного сахарного диабета:
- сахарный диабет у родственников первой степени
- ожирение
- многоводие
- гестационный диабет при предыдущей беременности
- крупный плод при предыдущей беременности (масса более 4кг)
- мертворождения
При отсутствии факторов риска тест толерантности к глюкозе сдают в сроке беременности 24-28 недель.
При наличии факторов риска тест толерантности к глюкозе сдают сразу после первого визита, в случае нормального результата – повторяют в сроке 24-28 недель.
Третье:
Правила проведения ТТГ:
- Тест толерантности к глюкозе проводят в утренние часы после 8-часового воздержания от приема пищи
- Не проводится во время острых заболеваний, травм или оперативных вмешательств
- Уровень гликемии определяют в плазме венозной крови лабораторным методом (не с помощью экспресс-анализатора!)
- После забора крови натощак беременная выпивает в течение 3-5 минут 75 г глюкозы, растворенных в 300 мл воды (можно добавить сок свежего лимона)
- Повторный забор крови производят через 2 часа
- На протяжении этого времени беременная должна находится в состоянии покоя, ей разрешается пить негазированную воду, НЕ РАЗРЕШАЕТСЯ ЕСТЬ И КУРИТЬ
Четвертое:
При повышенном уровне глюкозы в крови в большинстве случаев требуется диета и коррекция физических нагрузок. В некоторых случаях требуется инсулинотерапия.
Крупный плод и родовой травматизм – это следствие незначительного повышения уровня глюкозы в крови. При манифестном сахарном диабете развиваются более серьезные проблемы, но это материал для отдельной статьи.